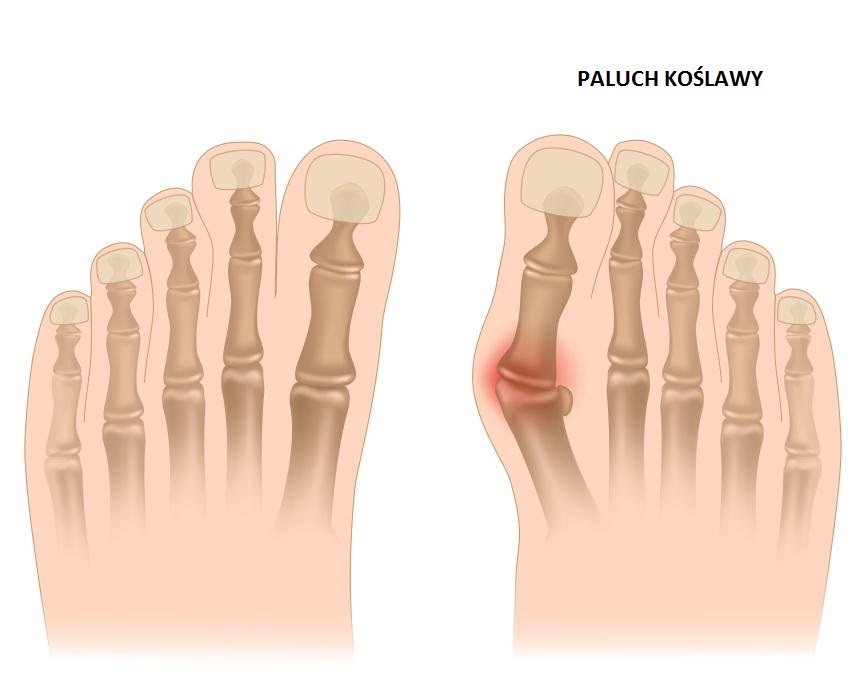
Paluch koślawy zwany potocznie haluksem to deformacja stawu śródstopno-paliczkowego (polega na bocznym odchyleniu palucha). U osób z zaawansowaną deformacją paluch możę zachodzi na drugi palec, a nawet na trzeci i może się skręcać. Na początku zmiany chorobowe związane z paluchem koślawym są bezbolesne i występują sporadycznie, natomiast z czasem rozwija się miejscowo stan zapalny, który charakteryzuje się nasilonym bólem. Paluch koślawy jest najczęściej występującą deformacja u kobiet.
Czy wiesz, że…
- paluch koślawy jest uznawany za chorobę cywilizacyjną – problem ten dotyka ok. 4% populacji
- u połowy pacjentów do deformacji palucha dochodzi jeszcze przed 20 rokiem życia
- w ponad 80% przypadków haluks występuje na obu stopach
- paluch koślawy jest uznawany za chorobę dziedziczną (ok. 75% przypadków)
Wskazania
Leczenie operacyjne palucha koślawego wskazana jest przede wszystkim u osób, u których leczenie zachowawcze nie przynosi efektów i gdy chodzeniu towarzyszą dolegliwości bólowe.
Konsultacja i kwalifikacja do zabiegu
W trakcie konsultacji ze specjalistą przeprowadzany jest ogólny wywiad, ocena stanu klinicznego oraz badanie fizykalne. Lekarz zleca wykonanie na miejscu badania z zakresu diagnostyki obrazowej – w tym przypadku jest to badanie RTG. Następnie analizowane są wyniki, oceniane jest położenie wszystkich kości stopy, a następnie po zebraniu i przeanalizowaniu wyników lekarz przedstawia proponowany plan leczenia.
ZABIEG – Leczenie palucha koślawego tzw. haluksów
czas zabiegu
pobyt w szpitalu
rehabilitacja
„Powyższe wartości są czasem normatywnym, tzn. czasem planowanym i uśrednionym najczęściej występującym u Pacjentów”.
Operacja palucha koślawego to precyzyjna korekta stawu, która w większości przypadków polega na nacięciu skóry, a następnie przecięciu I kości śródstopia i ustawieniu jej we właściwej pozycji. W Klinice Nieborowice stosuje się małoinwazyjne metody operacyjne, po zabiegu nie zakłada się gipsu, gdyż przecięte kości stabilizuje się implantami. Stosowane w klinice płytki oraz wkręty są obojętne dla otaczających je tkanek, przez co w przyszłości nie będzie to przeciwwskazaniem do rezonansu magnetycznego. Czasami w ramach jednego zabiegu koryguje się też inne deformacje stopy, np. palce młotkowate.
Prosimy o zapoznanie się z ogólnymi dokumentami dotyczącymi zabiegów ZOBACZ
Po zabiegu
Pacjent może chodzić już w pierwszej dobie po operacji przy zastosowaniu specjalnego buta ortopedycznego odciążającego przodostopie. W specjalistycznym obuwiu zaleca się chodzić przez około 6 tygodni, w tym czasie dochodzi do zrostu przeciętej kości.
Lekarze wykonujący zabieg
dr n. med. Juliusz Dec
lek. med. Krzysztof Onaczyszyn
dr n. med. Henryk Noga
lek. med. Mariusz Smolik
Specjalista Ortopeda Traumatolog